AI Sağlık Yanlış Teşhis Yapabilir mi? Sağlıkta AI Riskleri Uzmanlar Tarafından Açıklandı
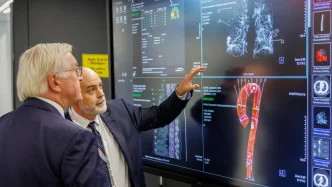
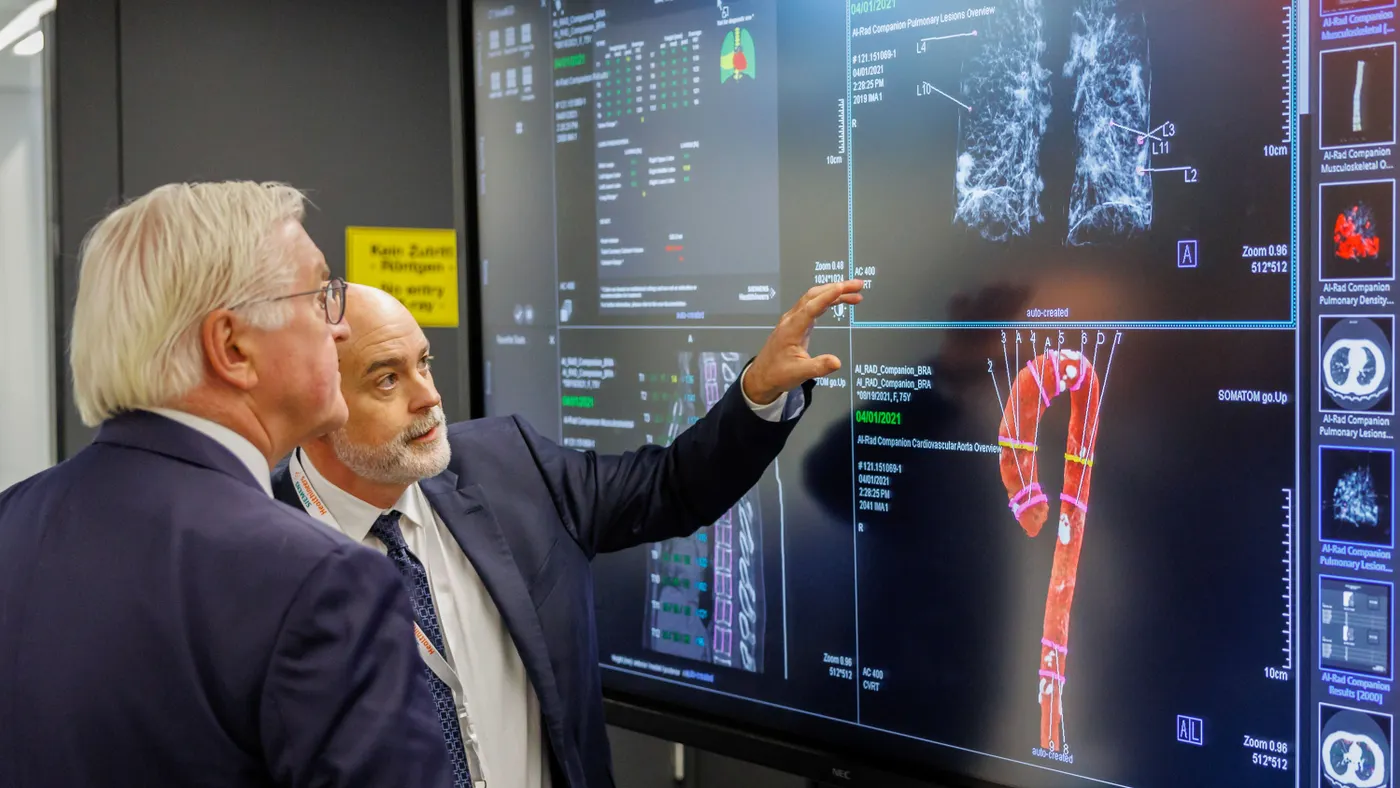
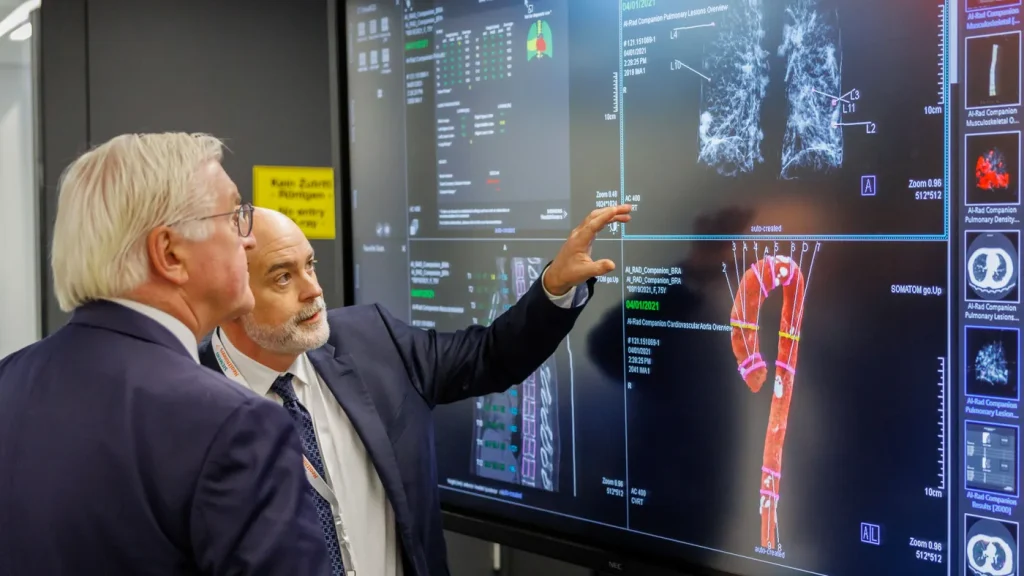
Yapay zekâ tabanlı tıbbi sistemler, sağlık sektöründe teşhis hızını artırma ve doktorlara destek olma amacıyla hızla yaygınlaşırken, uzmanlar kritik bir konuya dikkat çekiyor: Yapay zekâ yanlış teşhis yapabilir mi?
Son yıllarda yapılan araştırmalar, özellikle veri hataları, algoritmik önyargı (bias) ve eksik klinik analiz nedeniyle yapay zekâ sistemlerinin bazı durumlarda hatalı teşhis üretebildiğini ortaya koyuyor. Bu durum, sağlık teknolojilerinde “yüksek verimlilik” ile “hasta güvenliği” arasındaki dengeyi yeniden gündeme taşıdı.

Yapay Zekâ Sağlıkta Nasıl Yanlış Teşhis Üretiyor?
Uzmanlara göre yapay zekâ sistemleri, büyük veri setlerinden öğrenerek çalıştığı için bazı temel riskler içeriyor:
- Veri önyargısı (bias): Eğitim verilerindeki dengesizlik yanlış sonuçlara yol açabilir
- Eksik klinik veri: Yetersiz hasta bilgisi yanlış teşhise neden olabilir
- Model hataları: AI sistemleri olmayan bir durumu yanlış yorumlayabilir
- Genelleme problemi: Her hasta profiline doğru uyum sağlayamayabilir
Bu hatalar özellikle kritik hastalıkların teşhisinde ciddi sonuçlar doğurabilir.

Yapay Zekâ Sağlıkta Risk ve Performans Verileri
| Kategori | Veri / Oran | Açıklama |
|---|---|---|
| AI teşhis doğruluğu | %80 – %95 | Görüntüleme (radyoloji) gibi alanlarda yüksek doğruluk |
| Hatalı teşhis oranı | %5 – %20 | Veri kalitesine göre değişen risk oranı |
| İnsan doktor doğruluğu | %85 – %98 | Deneyime bağlı değişkenlik gösterir |
| AI + doktor birlikte | %95+ | Hibrit modelde en yüksek doğruluk seviyesi |
| Veri bias (önyargı) etkisi | %10 – %30 hata artışı | Eğitim verisi dengesiz olduğunda yükselir |
| Klinik kullanım oranı (2026) | %60+ hastane | Gelişmiş ülkelerde AI destekli sistem kullanımı |
| FDA onaylı AI tıbbi cihazlar | 500+ | Resmi olarak onaylanmış sağlık AI sistemleri |
| Yanlış teşhis kritik etkisi | Orta – Yüksek risk | Özellikle kanser ve nöroloji alanlarında |
Uzman Görüşü: “Yapay Zekâ Doktorun Yerini Alamaz”
Sağlık bilişimi uzmanları, yapay zekânın bir karar destek sistemi olduğunu ve tek başına teşhis koymaması gerektiğini vurguluyor.
Uzman değerlendirmelerine göre:
- Yapay zekâ hızlı analiz sağlar ancak klinik karar veremez
- İnsan doktorlar, bağlamsal değerlendirme açısından hâlâ kritik rol oynar
- AI sistemleri yalnızca yardımcı araç olarak kullanılmalıdır
Özellikle radyoloji ve görüntü analizinde yapay zekâ güçlü sonuçlar üretse de, nihai kararın insan uzman tarafından verilmesi gerektiği belirtiliyor.

Düzenleyici Kurumlar Sağlıkta AI Riskine Karşı Harekete Geçti
ABD ve Avrupa başta olmak üzere birçok ülkede, sağlıkta yapay zekâ kullanımı için yeni düzenlemeler gündemde:
- AI tıbbi sistemler için risk sınıflandırma zorunluluğu
- Klinik test süreçlerinin genişletilmesi
- Algoritmalar için şeffaflık ve açıklanabilirlik şartı
Bu adımlar, yapay zekânın sağlık sektöründe daha güvenli kullanılmasını hedefliyor.
Sağlıkta Yeni Model: Yapay Zekâ + Doktor İş Birliği
Uzmanlara göre gelecekte tamamen otomatik sistemler yerine hibrit model ön plana çıkacak:
- Yapay zekâ: Veri analizi ve hızlı teşhis önerisi
- Doktor: Klinik değerlendirme ve nihai karar
Bu modelin, hem hata oranını düşürmesi hem de hasta güvenliğini artırması bekleniyor.

Sonuç: Yapay Zekâ Güçlü Ama Kontrolsüz Kullanım Riskli
Yapay zekâ, sağlık sektöründe devrim niteliğinde bir teknoloji olsa da, mevcut veriler hatalı teşhis riskinin göz ardı edilemeyeceğini gösteriyor. Uzmanlara göre en kritik nokta, teknolojinin tamamen otomatikleştirilmesi değil, insan kontrolü ile dengeli şekilde kullanılmasıdır.
Sağlıkta geleceğin modeli, yapay zekânın gücü ile doktorların deneyimini birleştiren hibrit sistemler olacak gibi görünüyor.
Editör Yorumu
AI Sağlık alanındaki yükseliş artık “gelecek teknolojisi” olmaktan çıkıp doğrudan klinik pratiklere etki eden bir gerçeklik haline gelmiş durumda. Bu durum, beraberinde hem büyük bir verimlilik artışı hem de göz ardı edilemeyecek güvenlik ve sorumluluk tartışmalarını getiriyor.
Özellikle yanlış teşhis riski, konunun en kritik noktası olarak öne çıkıyor. Yapay zekâ sistemleri yüksek veri işleme kapasitesine sahip olsa da, tıbbın doğası gereği her hasta vakası bağlamsal ve bireysel farklılıklar içeriyor. Bu nedenle yalnızca algoritmik analizle nihai teşhis koymak, ciddi klinik riskler doğurabilir.
Günümüzde sağlık teknolojilerinde en doğru yaklaşımın, yapay zekâyı doktorun yerine geçen bir otorite değil, doktoru destekleyen bir karar yardımcısı olarak konumlandırmak olduğu görülüyor. Bu yaklaşım hem hata payını azaltmakta hem de sistemin güvenilirliğini artırmaktadır.
Sonuç olarak, yapay zekâ sağlıkta devrim yaratma potansiyeline sahip olsa da, bu dönüşümün en kritik şartı insan denetimi ve klinik sorumluluğun korunmasıdır. Teknoloji ne kadar gelişirse gelişsin, tıpta “nihai karar” mekanizması insan uzmanlığından bağımsız düşünülemez.